Olhar para a história para planejar o futuro
Categoria: Política
Os Avanços da Telemedicina
Cortinas abertas

Um dos efeitos colaterais da pandemia foi descortinar as enormes fragilidades e dificuldades da atenção primária nos estados e municípios.
A lógica de descentralização e integração do excelente modelo organizacional do nosso Sistema Único de Saúde (SUS) foi rompida pelas esferas, federal, estaduais e municipais, uma vez que se tornaram estanques pela grande dificuldade de comunicação e interação entre elas.
Assistimos uma atenção primária agonizante em uma luta inglória, devido à sua desarticulação e subfinanciamento, onde o Brasil está entre os piores repasses orçamentários per capita, para a Saúde, na América Latina. A municipalização trouxe a atenção para mais próximo das pessoas, o que é positivo, pois facilita o acompanhamento e cobrança dos governantes por uma melhor assistência. Porém, não foi acompanhada pela descentralização dos recursos financeiros.
A valorização da assistência básica de saúde tem sido abandonada, progressivamente, há anos. A resolutividade das Unidades Básicas de Saúde (UBS) e da Estratégia Saúde da Família (ESF), portas de entrada do SUS, tem sido cada vez menos efetiva.
Por conta da demora na marcação de consultas e exames, os pacientes recorrem às unidades de emergência, como as Unidades de Pronto Atendimento (UPA) e as Coordenações de Emergência Regional (CER), na busca de uma solução mais rápida para seu problema.
Com isso, o que observamos são emergências lotadas de pacientes que têm seus quadros agravados pela espera, com consequentes internações tardias, maior tempo de hospitalização e superlotação hospitalar.
É necessário, e urgente, que o Ministério da Saúde assuma seu papel de coordenador e regulador na organização do sistema de trabalho.
A começar pelo incentivo na formação dos profissionais generalistas e agentes comunitários de saúde, pois a atenção básica também deve se preocupar em vincular essas pessoas às unidades onde atuam e proporcionar aos usuários uma referência clara de quem são os responsáveis pelo seu cuidado. Para tal, entendo como fundamental a estruturação de um plano de carreira com progressão de atribuições e benefícios dentro do Sistema de Saúde.
Educação em Saúde para a população e equipes multidisciplinares capacitadas e treinadas na prevenção de doenças devem constituir objetivos a serem perseguidos.
Com foco no diagnóstico precoce e acompanhamento adequado dos pacientes, o sistema de regulação (SISREG) deve ser efetivo e transparente, para promover maior celeridade na marcação de consultas e exames, bem como acesso às internações.
O uso da tecnologia também não pode ser negligenciado. Criação de interfaces entre os sistemas de informática ambulatoriais e hospitalares para acesso único e universal ao prontuário do paciente, aplicativos de auxílio na marcação, acompanhamento e confirmação dos atendimentos, bem como para divulgar informações sobre ações em saúde, são algumas das facilidades que esta ferramenta pode oferecer.
A repactuação de atribuições de cada esfera também é essencial para uma atuação sinérgica entre elas. Como exemplo, temos a grande dificuldade que os municípios têm para abastecer suas unidades. A centralização na compra de materiais e medicamentos traria um ganho em escala substancial, além de possibilitar uma distribuição equânime entre os entes federativos.
Por fim, esses são alguns dos pontos que destaco para que possamos trilhar na direção de nosso objetivo na Saúde, que é proporcionar às pessoas viverem mais e melhor.
Hospitais doentes

A situação dos hospitais e institutos federais na cidade do Rio de Janeiro tem se agravado há anos.
Além do decano Hospital Federal dos Servidores do Estado (1934), o Hospital Federal Cardoso Fontes (1945), Hospital Federal de Bonsucesso (1948), Hospital Federal de Ipanema (1955) e o caçula Hospital Federal da Lagoa (1962), são prédios antigos, castigados pelo tempo, e de arquitetura inadequada para os padrões da medicina atual.
Instituto Nacional de Traumatologia e Ortopedia Jamil Haddad (INTO), Instituto Nacional de Câncer José Alencar Gomes da Silva (INCA, subdivididos em I, II, III e IV), Instituto Nacional de Saúde da Mulher, da Criança e do Adolescente Fernandes Figueira (IFF/Fiocruz) e Instituto Nacional de Cardiologia (INC), formam um quarteto carioca de institutos federais que também padecem de grande desgaste e falta de modernização nas suas estruturas, além de uma progressiva perda na capacidade de trabalho e precarização dos vínculos trabalhistas.
Após tantos anos sem concurso público, o número de profissionais inativos absorve grande parte do orçamento dessas unidades. A reposição dos funcionários que se aposentam tem sido realizada através de contratos temporários, porém, insuficiente pela perda que tem ocorrido. Com baixos salários, os contratados recebem bônus ou gratificações para uma pequena melhoria nos vencimentos. Mas a remuneração, ainda não atrativa, tem impacto negativo no desempenho e vínculo com a unidade de saúde.
Neste quadro, observamos um envelhecimento dos recursos humanos que leva ao agravamento ainda maior da situação. Servidores, com salário base cada vez mais defasado, dependem das gratificações para manterem o mínimo, o que os levam a postergar a aposentadoria.
Em relação à gestão, o problema não é menor. Responsáveis pelo próprio gerenciamento, sofrem grandes pressões por parte dos políticos em busca de formar verdadeiros “feudos de benefícios”. Interferência no agendamento de serviços e solicitações na contratação de pessoas são alguns dos exemplos que habitam o cotidiano desses hospitais.
Com este cenário, é imperativa e urgente uma reforma administrativa.
Acredito que uma aproximação sinérgica e transparente com as esferas estaduais e municipais, inclusive na regulação de leitos hospitalares e marcação de consultas/exames, dificultaria os atalhos para a politização nas unidades.
Também é necessário um plano de cargos, carreira e salários. O estímulo à meritocracia, para a progressão na carreira dentro de uma instituição, fortalece o vínculo com a mesma, e traz desdobramento positivo na dedicação e performance.
Enfim, ações urgentes são imprescindíveis na recuperação do que estas unidades já foram um dia, para trazer uma melhoria na saúde dos cariocas.
Existem leitos suficientes nas maternidades do Rio de Janeiro?
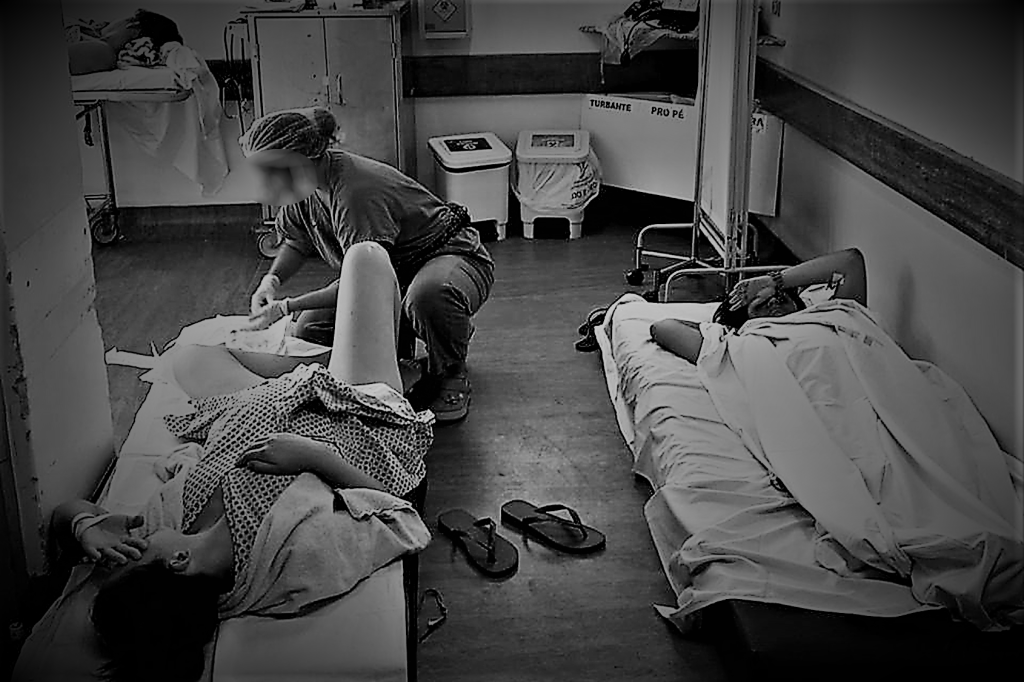
“Existem leitos suficientes nas maternidades do Rio de Janeiro?” Acredito que sim.
Quando dou esta resposta, sempre me perguntam o porquê, então, de serviços superlotados e tantos partos fora de leito.
Não se trata de uma causa única, mas de uma questão multifatorial.
Os problemas já começam na Atenção Básica, onde várias Unidades Básicas de Saúde (UBS) sofrem com falta de insumos e de profissionais. Além disso, também podemos constatar dificuldades de acesso para as usuárias, seja pelas distâncias, custo de transporte ou por questões relacionadas à segurança.
Mesmo quando as gestantes realizam o mínimo de seis consultas preconizadas pelo Ministério da Saúde, não podemos afirmar a qualidade do pré-natal.
O atendimento massificado com tempo de consulta insuficiente para conferir um bom atendimento, a qualificação deficiente de profissionais de saúde, acrescidos da carência de recursos na oferta de exames e medicamentos necessários, são alguns dos fatores que contribuem para dificultar uma gestação exitosa.
Estes fatos possibilitam o aparecimento de patologias evitáveis que colocam em risco o binômio mãe-filho e geram internações, igualmente evitáveis, ao longo da gravidez.
Não raro, estes agravamentos ocorridos no pré-natal trazem complicações por ocasião do parto e, por conseguinte, tempo maior de internação.
Ainda há a questão da pós-alta, quando, a falta de garantia de rápido retorno às Unidades Básicas de Saúde, bem como de estrutura mínima para os cuidados pós-hospitalização, acarreta um prolongamento desnecessário na internação.
Sendo assim, podemos perceber que o problema não está na falta de leitos, mas na gestão inapropriada da Saúde, confirmada pela alta incidência de internações e elevada média de permanência hospitalar.
O investimento na atenção básica, tanto na infraestrutura de suporte quanto na quantidade e qualificação de seus profissionais, é uma questão premente para a melhoria da assistência. Só assim conseguiremos mitigar a precariedade do sistema e oferecer um atendimento digno às nossas gestantes.
Por que eu acredito na Saúde Pública?
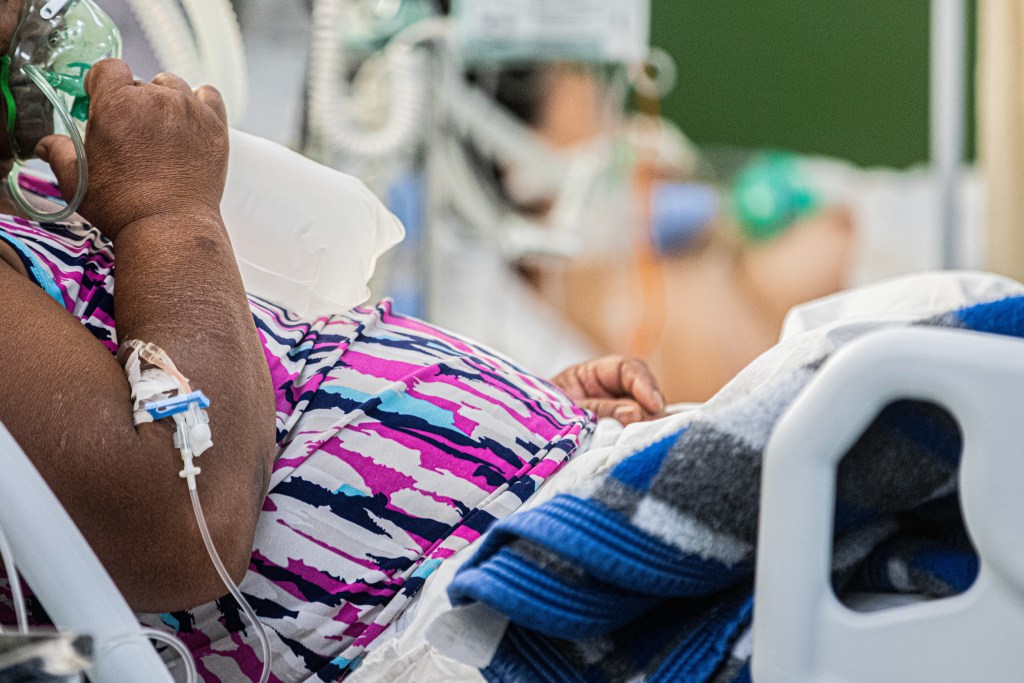
Por que eu acredito na Saúde Pública? Porque eu já vi dar certo.
Eu poderia encerrar aqui o meu texto, já que este é o maior motivo da minha crença. Porém, provavelmente, muitos não acreditariam nisso. Todos reconhecemos que, há décadas, a nossa saúde pública, salvo raras e honrosas exceções, entregam um atendimento de baixa qualidade.
Então, o que torna tão difícil a melhoria desses serviços?
Seria muito simplista falar que as dificuldades são causadas por falta de vontade ou aporte financeiro. Sem dúvida, são dois fatores importantes, mas a realidade é muito mais complexa do que somente isso.
Primeiramente, eu entendo como indiferente a saúde ser pública ou privada, uma vez que as pessoas e suas necessidades são, na sua essência, as mesmas. Na verdade, a diferença está na gestão.
As interferências políticas na saúde são, sem dúvida, um dos maiores problemas enfrentados nesse segmento.
Os gestores precisam ser escolhidos por meritocracia e terem a autonomia necessária para selecionar sua equipe, bem como sua forma de gestão.
O recrutamento de pessoas deverá seguir critérios fundamentais como comprometimento, disciplina e técnica. Um colaborador comprometido não se limita a entregar apenas o que esperam dele, mas procura sempre agregar valor. Disciplina e técnica também são atributos indispensáveis para a efetividade do trabalho. No entanto, não basta termos um time se ele não se comportar como tal. Cada um, dentro da sua expertise, precisa saber trabalhar de forma sinérgica com os outros membros da equipe.
Com o “staff” definido, torna-se possível a realização do planejamento estratégico. Após a estipulação de metas a serem alcançadas, por parte de entidade reguladora pública ou privada, é importante escolher um referencial teórico. Este deverá ser um serviço de excelência, público ou privado, de igual porte e no mesmo ramo de atividade, com o objetivo de, minimamente, igualar sua qualidade. Em seguida, analisar, minuciosamente, os pontos fortes, fracos, as oportunidades e ameaças (análise SWOT da unidade). Assim, com a participação de toda a equipe, terá uma base melhor para a criação de processos e linhas de cuidado, com maior eficiência e eficácia no cumprimento das metas.
Contudo, é imprescindível a avaliação periódica do serviço, idealmente por uma comissão formada por membros do órgão regulador, da própria direção e representantes dos usuários.
Sendo assim, mesmo com toda a complexidade do sistema, posso afirmar que é factível.
Então, por que não vemos isso funcionando em toda a rede pública?
Lembra quando falei das interferências políticas?…
Ainda sífilis?

Segundo dados oficiais do governo, em 2019 (em 2020 os dados foram descartados, por conta da pandemia) foram diagnosticados 152.915 casos novos de sífilis no Brasil.
Em relação a 2010, houve um aumento de 3.467% (sim, três mil, quatrocentos e sessenta e sete por cento) na incidência desta doença, quando passou de 2,1 para 72,8 casos para cada 100 mil habitantes em nosso país.
Somente no município do Rio de Janeiro, mesmo sem considerarmos a notória subnotificação, tivemos 7.303 novos casos em 2019. Isto significa que são 108,7 doentes para cada 100 mil munícipes, ou seja, um aumento de 898% em relação a 2010.
O mais incrível é que estamos falando de uma doença cujo exame, descrito pela primeira vez em 1906, é simples e barato. Além disso, o tratamento é feito com penicilina, medicamento descoberto em 1928.
O Ministério da Saúde alega que o número de casos aumentou pela maior oferta de testes para diagnóstico, menor utilização de medidas preventivas como o preservativo e problemas na importação de penicilina ocorridos nos últimos anos.
Embora estes fatos sejam reais, entendo que existem outras questões que contribuem para o agravamento desta importante mazela social.
Quando estava na direção da maior maternidade do Estado do Rio de Janeiro, Hospital Estadual da Mãe, somente nesta unidade eram realizados cerca de 700 partos por mês. Com isso, tivemos a oportunidade de realizar um estudo com 1204 gestantes, que foram internadas em trabalho de parto, e constatamos mais de 5% de gestantes com o teste positivo para sífilis.
Esta alta prevalência aponta para fragilidades da nossa atenção primária, com deficiências na linha de cuidados básicos de saúde, principalmente na assistência pré-natal, uma vez que o exame de diagnóstico faz parte daqueles recomendados pelo Ministério da Saúde.
Ao entrevistarmos cada uma delas, verificamos vários fatores que contribuíram para que, mesmo ao longo de meses, não tivessem resolvido este problema.
A maior parte destas grávidas tinham realizado as seis consultas mínimas de pré-natal, preconizadas pelo Ministério da Saúde. Porém, algumas não receberam o pedido do exame; outras não conseguiram realizá-lo nos postos de saúde; diferente das que fizeram o teste, mas não pegaram o resultado; tiveram as que pegaram resultado, mas não o levaram para as consultas de pré-natal; e, ainda, as que levaram, mas, o profissional de saúde não prescreveu corretamente o tratamento. Além disso, também ocorreram algumas reinfecções pelo fato de o parceiro não ter sido tratado.
Durante todos os anos em que estive à frente das principais maternidades do estado do Rio de Janeiro, nunca recebi uma comissão da Secretaria de Vigilância em Saúde para promover uma cuidadosa análise dos casos, detectar as falhas nos processos da atenção básica de saúde e formular ações de combate a este problema.
Sendo assim, continuamos à espera de políticas públicas efetivas para o enfrentamento desta e de outras doenças que assolam nosso meio, desde o século passado.
Saúde ? do Rio

Ontem, mais uma vez, tivemos notícia da Saúde através das páginas policiais.
A polícia federal cumpriu mais 11 mandados de prisão, dentre os quais 4 eram de desembargadores do Tribunal Regional do Trabalho do Rio de Janeiro (TRT-RJ).
Neste inquérito surge, mais uma vez, o nome da Organização Social Pró-Saúde, como pagadora de propina para obter benefícios no repasse de recursos do Estado.
Essa Organização Social é a mesma envolvida no processo no qual o Ministério Público Federal denunciou o deputado federal Luiz Antônio de Souza Teixeira Júnior, conhecido como Dr. Luizinho.
Apesar das pendências judiciais, o parlamentar tem demonstrado alinhamento com o governador Cláudio Castro e grande influência na Saúde do Rio de Janeiro.
No dia 9 de fevereiro, por indicação do Dr. Luizinho, Leonardo Ferreira de Santana assumiu a Subsecretaria Executiva de Saúde e a função de “dono do cofre”, como ordenador de despesas e responsável, entre outras coisas, pela abertura de processos de licitação e assinatura de contratos.
Ele já havia exercido esta função em 2017, quando o Dr. Luizinho era Secretário de Estado de Saúde no governo de Luiz Fernando Pezão.
O Sr. Leonardo também já tinha trabalhado na Superintendência de Acompanhamento dos Contratos de Gestão, quando o Secretário de Saúde era o Dr. Sérgio Côrtes, durante o governo de Sérgio Cabral.
Quem puxará o fio deste emaranhado?
Modelos de gestão

O gerenciamento de uma unidade de saúde deve buscar tanto a eficácia, com seus resultados alcançados corretamente, quanto a eficiência de terem sido conseguidos com a melhor relação custo-benefício.
Esta otimização que dará a efetividade da administração.
Sendo assim, há décadas que ocorrem diversas tentativas, para se estabelecer qual o melhor modelo de gestão na saúde pública.
Historicamente, a administração direta enfrenta dificuldades pela sua capacidade operacional baixa, como consequência da falta de autonomia financeira e administrativa, forte influência política, controles de qualidade baixos, além da excessiva burocracia na contratação de profissionais, na realização de reformas estruturais necessárias e na compra de materiais e medicamentos. Porém, em unidades geridas por um quadro diretivo capacitado e comprometido, estes problemas podem ser minimizados e a oferta dos serviços prestados ser adequada.
Em 1998, foi sancionada a lei Federal nº 9.637 que regulamenta as entidades privadas, sem fins lucrativos, qualificadas pelo Poder Executivo como Organizações Sociais de Saúde (OSS).
Esta modalidade de gestão trouxe maior agilidade gerencial pela maior autonomia na contratação de seus colaboradores, na realização da manutenção patrimonial e compra de insumos, além de maior fluidez nos processos organizacionais.
As maiores críticas deste modelo são em relação aos processos seletivos, que podem abrir a possibilidade de empresas não idôneas vencerem a licitação. Como consequência, a efetividade pretendida pode ser substituída por contratações equivocadas e compras superfaturadas, o que traria uma entrega de serviços mais caros e de baixa qualidade.
Atualmente, cresce no Rio de Janeiro o número de unidades administradas por fundação estatal. Caracterizada como entidade pública, sem fins lucrativos, de personalidade jurídica de direito privado, atua no regime de administração pública indireta, o que lhe dá mais autonomia e flexibilidade do que fundações públicas de direito público e autarquias. Vamos aguardar estes resultados.
Por fim, verificamos vantagens e desvantagens nos diversos modelos de gestão. Porém, fica evidente que, independentemente do modelo, uma escolha isenta e transparente, junto com uma equipe de gestão capacitada e comprometida, são fundamentais no resultado final.
Gestão em Saúde

Várias pesquisas têm mostrado a saúde como a principal preocupação da população, em que a expectativa e insatisfação das pessoas com os serviços de saúde vêm crescendo.
Vale lembrar que a opinião e, principalmente, a percepção dos usuários destes serviços, são os melhores indicadores qualitativos neste tema.
Há anos que temos observado no Brasil um desgaste na qualidade dos serviços ofertados, por conta do subfinanciamento e ineficiência gerencial. Estratégias de foco no aumento de receita como solução para cobertura de custos excessivos, decorrentes de processos mal estruturados, são medidas com alto risco de colapso financeiro.
Além disso, práticas administrativas inadequadas estão vinculadas à compartimentação dos departamentos e maior distanciamento entre as categorias profissionais. Tal fato proporciona fragmentação da assistência, com importante impacto negativo na sua eficácia.
Administração baseada no sinergismo entre os departamentos, atuação colaborativa entre os profissionais, além de processos bem estruturados, são estratégias mais apropriadas para uma assistência otimizada, adequada e resolutiva.
Afinal, a função do gestor não pode ser limitada a minimizar os conflitos, gerenciar os egos e administrar o caos.

Você precisa fazer login para comentar.